はじめに
腰の手術(脊椎固定術)は、痛みやしびれを改善するための有効な治療法です。しかし手術後に、固定した場所の「お隣」の椎間板に新たな問題が起きることがあります。これを「隣接椎間障害(ASD)」と呼びます。
この記事では、ASDがなぜ起こるのか、手術の種類によって違いがあるのか、そして発症した場合の治療法や予防策について、わかりやすくご説明します。
目次
隣接椎間障害(ASD)とは?
腰の固定術後に、固定した部分のすぐ上や下の椎間板が傷んでくる現象を「隣接椎間障害(ASD)」と言います。専門的には、次の2種類に分けられます。
画像上の変性(ASDeg)
レントゲンやMRIで「隣の椎間板がつぶれてきた」「骨のトゲができた」などの変化が見える状態。必ずしも痛みなどの症状を伴うわけではありません。
症状のある障害(ASDis)
画像の変化に加えて、実際に痛みやしびれが出ている状態。場合によっては再手術が必要になることもあります。
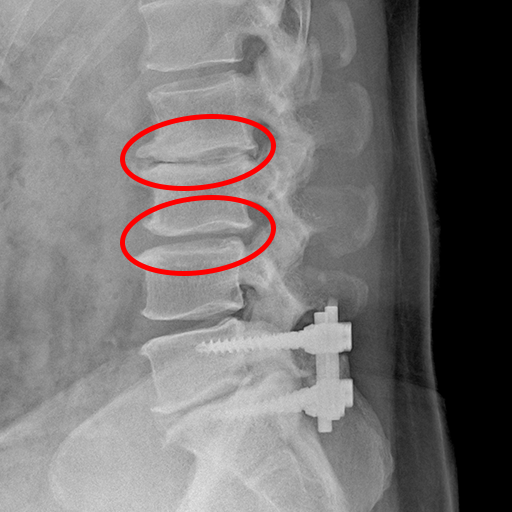
固定した上の方の骨が変形し、椎間板がつぶれた状態
どのくらいの方に起こる?
研究によって差はありますが、画像上の変化は術後の8〜100%(定義による)、実際に症状が出るのは2〜14%と報告されています。腰の手術を受けた方の一定割合が、将来直面しうる問題です。
なぜ「お隣」が傷むの? — ドミノ倒しのメカニズム
腰の骨(椎骨)は積み木のように並んでいて、それぞれの間にある椎間板がクッションの役割を担っています。手術で一部の骨を固定すると、そこは動かなくなります。すると……
- ①固定した部分が「完全に動かなく」なります
- ②お隣の椎間板が「余分に」動いて代償するようになります(代償性過可動)
- ③お隣への負荷が大きくなります(コンピューター解析でも確認済み)
- ④繰り返しの過負荷で椎間板がすり減り、骨のトゲができ、狭窄やすべりが発生
このようなプロセスを経てASDが発生します。
例えると・・・
マンションの一室を完全にコンクリートで固めたようなものです。そのフロアは頑丈になりますが、上下のフロアに振動や負担が集中するようになります。同じことが背骨でも起きています。
ASDを引き起こす5つの原因
① 背骨の「安定装置」の損傷
背骨の後ろ側にある棘突起・靭帯・関節は、背骨全体の安定を保つ「安定装置」です。手術でここを大きく削ると、隣の椎間への負荷が増します。
とくに注意が必要なのは、ネジを入れる際に隣の関節を傷つけてしまうケース。この「医原性椎間関節損傷」があると、ASDのリスクが約10倍に跳ね上がることが研究で示されています。
② 腰のカーブの崩れ
腰には自然な前弯(S字カーブ)があります。手術後にこのカーブが不十分なまま回復すると、隣の椎間に余分な負荷がかかります。
骨盤の形と腰のカーブのずれ(PI-LL不適合)が10度以上あると、ASDリスクが約3.7倍になるという研究結果があります。
③ 固定する範囲の広さ
固定する椎間が多いほど、残った部分への代償が大きくなり、ASDのリスクが上がる傾向があります。ただし、1椎間だけの固定でもリスクはゼロではありません。
④ 筋肉の損傷
背中の筋肉を広く剥がす従来の手術(open手術)は、筋肉の萎縮や変性を引き起こします。筋肉を温存する低侵襲手術(MIS)の方がASD発生率が低い傾向があることが、最新研究で報告されています。
⑤ ケージの沈み込み
椎間板の代わりに入れる人工スペーサー(ケージ)が骨にめり込むと、回復した椎間の高さやカーブが崩れ、隣の椎間に影響が及びます。
手術の種類で、起こりやすさは変わる?
結論から言うと、どの手術でもASDは起こりえますが、「背骨の後ろの構造をどれだけ守れるか」によって差が出る可能性があります。
| 手術法 | アプローチ | 画像上の変性 | 症状のある障害 | 構造温存 | ポイント |
| PLIF | 後方 | 24~83% | 5~15% | 低い | 両側の関節を削るため リスクが最も高い |
| TLIF | 後方 | 10〜24% | 約5% | 中程度 | 片側温存。 MISならさらに低い傾向 |
| PLF | 後側方 | 約14% | ー | 中程度 | 椎間板の中に入らない為 損傷が少ない |
| ALIF | 前方 | 44% | 6~8% | 高い | 背中を一切触らず 理論的に最も有利 |
| XLIF/LLIF | 側方 | 48~53% | 年0.9% | 高い | 年間再手術率が 後方の約1/3 |
| OLIF | 斜め前方 | 4〜13% | ー | 高い | 後方温存かつ 筋損傷が少ない |
| MIS-TLIFF | 後方 | 約23% | 0〜6% | 中~高 | open TLIFの約半分 というデータも |
| UBE | 後方 | データ蓄積中 | データ蓄積中 | 最も高い | 関節温存97%以上。 |
※研究ごとに定義・追跡期間・患者層が異なるため、参考数値となります。
読み取り方のポイント
背中の構造(筋肉・関節・靭帯)をより多く温存できる手術法ほど、ASDが少ない傾向にあります。前方・側方からのアプローチや内視鏡手術がこれに該当します。
ただし「ASDが絶対に起きない」手術は現時点では存在しません。
ASDになったら — 治療法はある?
ASDと診断されても、すぐに再手術が必要というわけではありません。症状の程度に応じた治療法があります。
まずは保存的治療から
軽い症状であれば、痛み止めの薬・リハビリ・神経ブロック注射などで改善することがあります。手術が検討されるのは、これらで十分な改善が得られない場合です。
再手術が必要な場合の選択肢
後方からの固定延長
最も一般的な方法。隣の椎間にもネジとロッドを追加して固定範囲を広げます。神経の圧迫を直接除圧できる強みがありますが、初回手術の傷跡の中での操作となるため、合併症リスクがやや高くなります。
側方アプローチ(OLIF / LLIF)
横やお腹側からアプローチするため、初回手術の傷跡をまったく触らずに済みます。最新のメタ解析では、後方手術と同等の改善を、より少ない出血量・短い入院期間で達成しています。硬膜損傷率0%という報告もあります。
内視鏡手術(PELD・UBE)
小さな穴からカメラと器具を入れて除圧する最新の方法。画像上安定しているが神経根症がある方(特に高齢者)に有効です。侵襲が極めて少ない一方、高度な不安定性には対応が難しい場合があります。
ハイブリッドMIS(新しい治療法)
側方固定(XOLIF)と内視鏡除圧(PELD)を組み合わせた最新の方法。それぞれの弱点を補い合い、より低侵襲で後方手術と同等の成績が報告されています。
ASDを「予防」する方法はあるのか?
完全な予防は難しいですが、リスクを下げるための工夫がいくつか研究されています。
Topping-off(トッピングオフ)技術
固定した椎間のすぐ上に「しなるネジ・ロッド」や「棘突起間デバイス」という半固定の装置を追加する方法です。固定と非固定の間に「緩衝地帯」を作るイメージです。
研究結果
あるデバイス(DIAM)を使った場合、画像上のASDリスクが約76%低下したという結果が出ています。しなるロッド(DRC)を使った研究では、症状のあるASDが固定のみの群で20%だったのに対し、DRC群ではわずか4.2%でした。
※ ただし「緩衝地帯」のさらに上の椎間に負荷が移る可能性も指摘されており、長期的な検証が続いています。
人工椎間板(動きを残す手術)
椎間板を人工物に置き換えて動きを温存する方法です。固定しないため、理論的にはASDが起こりにくいとされています。画像上の変性は固定術34%に対し人工椎間板9%、症状のある障害は14%対1%と大きな差が報告されています。ただし適応できる患者さんは限られます。
手術時に気をつけること
ASDリスクを下げる工夫
- 隣の関節を傷つけないスクリュー挿入
- 腰のカーブ(アライメント)を正しく回復
- 筋肉を温存する低侵襲手術(MIS)の選択
- 必要最小限の固定範囲に留める
ASDリスクを上げる要因
- 隣の関節の損傷(リスク約10倍)
- 腰のカーブの崩れ(PI-LL不適合10度以上)
- 広範な筋肉の剥離(open手術)
- 固定隣接での除圧操作
まとめ — 知っておいてほしいこと
大切なポイント
- ASDは腰の固定術を受けた方の一定割合に起こりうる、長期的な課題です
- 「背骨の構造をどれだけ守れるか」と「腰のカーブを正しく保つか」が予防の鍵です
- 発症しても、側方アプローチや内視鏡など低侵襲な治療選択肢が増えています
- 予防のための新技術(Topping-off、人工椎間板)の研究も進んでいます
- 定期的な経過観察を受け、気になる症状は早めに主治医にご相談ください
「固定しない」選択肢 — ディスクシール治療
こんな思いを抱えていませんか?
- 「腰の手術を勧められたけど、その後のASDが心配で踏み切れない……」
- 「できれば骨を固定したくない、もっと体に優しい方法はないの?」
- 「手術後に新たな問題が起きたら、また再手術が必要になるの?」
このようなお悩みに対して、野中腰痛クリニックでは「骨を固定しない」低侵襲な治療法として、ディスクシール治療をご提案しています。
ディスクシール治療とは?
ディスクシール治療は、傷んだ椎間板の内部に特殊な薬剤を注入し、椎間板を修復・再生に導く最新の低侵襲治療法です。
ディスクシール治療のメリット
- 骨を固定しないため、隣接椎間障害(ASD)のリスクを根本から回避
- 日帰り〜短期入院で受けられる低侵襲な治療
- 全身麻酔不要、身体への負担が少ない
- 椎間板の機能・動きを温存できる
- 万が一将来的に手術が必要になっても、治療の選択肢が狭まりにくい
こんな方に向いています
- 腰の固定術を勧められているが、踏み切れずにいる方
- 手術後のASDが心配な方
- できるだけ体への負担を少なく治療したい方
- 手術をせずに椎間板の痛みを改善したい方
- 仕事や日常生活への早期復帰を望んでいる方
まずはお気軽にご相談ください
「手術を受けるかどうか迷っている」という段階からでも、ぜひ一度ご相談ください。あなたに合った治療法を、丁寧にご説明します。
出典・参考文献
[1]Park P, et al. Adjacent segment disease after lumbar fusion. Spine. 2004;29:1938-1944.
[2]Helgeson MD, et al. Update on adjacent segment degeneration. Spine J. 2013;13:342-351.
[3]Ghiselli G, et al. Adjacent segment degeneration in the lumbar spine. J Bone Joint Surg Am. 2004;86:1497-1503.
[4]Wai EK, et al. MRI 20 years after ALIF. Spine. 2006;31:1952-1956.
[5]Zhang C, et al. ASD after lumbar fusion: systematic review. Clin Spine Surg. 2016;29:21-29.
[6]Radcliff KE, et al. Adjacent segment disease following different interventions. Spine J. 2013;13:1339-1349.
[7]Min JH, et al. Risk factors for ASD in instrumented lumbar fusion. J Spinal Disord Tech. 2008;21:305-309.
[8]Harrop JS, et al. Lumbar ASD after arthrodesis and TDA. Spine. 2008;33:1701-1707.
[9]Berjano P, et al. Temporal patterns of risk factors for ASD. J Clin Med. 2025;14:3400.
[10]Alentado VJ, et al. Risk factors for ASD: SR and meta-analysis. Spine J. 2022;22:514-528.
注意:この記事は医学論文に基づく情報提供を目的としたものであり、医療行為や診断を行うものではありません。首の痛みやしびれなどの症状がある場合は、整形外科などの医療機関を受診してください。記載内容は2026年3月時点で入手可能な文献に基づいています。
関連するの疾患と症状
腰部脊柱管狭窄症
腰部脊柱管狭窄症とは、背骨にある神経の通り道「脊柱管」が狭くなる疾患です。腰痛や足の神経障害、歩行困難などの症状を引き起こします。
腰椎すべり症

腰椎すべり症とは、背骨が前方や後方にずれてしまう疾患です。腰痛や足の神経障害の他に間欠性跛行(かんけつせいはこう)の症状を引き起こします。
この記事の著者

東京院 院長山﨑 文平
2006年:川﨑医科大学卒業・医師免許取得・大阪警察病院勤務、2007年:大阪大学医学部付属病院勤務、2009年:大阪府立急性期・総合医療センター勤務、2011年:大阪大学医学部付属病院勤務、2013年:国立成育医療研究センター勤務、2015年:社会医療法人財団石心会川﨑幸病院勤務、2022年:慶応義塾大学医学部HTA公的分析研究室特任研究員、2023年:野中腰痛クリニック勤務・研修を経てライセンス獲得