はじめに
「腰が痛い」「足がしびれる」——こうした症状で整形外科を受診し、脊柱管狭窄症やすべり症と診断される方は少なくありません。
保存的治療(薬・リハビリ・注射など)で改善しない場合、手術が検討されますが、実は手術にはさまざまな種類があり、それぞれに得意・不得意があります。本記事では、最新の医学論文に基づき、主な手術法をわかりやすくご紹介します。
目次
脊柱管狭窄症・すべり症になったら何が起きる?
脊柱管狭窄症とは
背骨の中には神経が通る「脊柱管」というトンネルがあります。加齢などによってこのトンネルが狭くなり、神経が圧迫される状態が脊柱管狭窄症です。世界で約1億300万人が罹患しており、特に65歳以上に多い疾患です。
腰椎すべり症とは
腰の骨(椎体)が前方にずれてしまう状態です。すべりが生じると脊柱管がさらに狭くなり、狭窄症の症状を悪化させます。腰の4〜5番目の骨の間(L4-L5)に最も多く発生します。
こんな症状はありませんか?
- 歩くと足がしびれる・痛む(間欠性跛行)
- 前かがみになると楽になる
- 長く立っていられない
これらは脊柱管狭窄症に特徴的な症状です。まずは専門医へのご相談をおすすめします。
手術の基本的な考え方:「除圧」と「固定」
腰の手術の目的は、大きく分けて2つです。
| 除圧(じょあつ) | 固定(こてい) |
| 狭くなった神経の通り道を広げて、 圧迫を取り除くこと。骨や靭帯を削って 「トンネル」を広くするイメージです。 | 不安定になった骨同士を ネジやロッドで固定し、骨をくっつけること。 「ぐらぐら」を止めるイメージです。 |
除圧だけ?固定も必要?
この問いは専門家の間でも長年議論が続いています。2016年に世界トップクラスの医学誌(NEJM)で発表された大規模臨床試験でも結論が分かれました。
現在は、すべりの程度・骨の不安定性の有無によって判断するのが主流です。
手術の方向で分かれる6つのアプローチ
椎弓切除術(ラミネクトミー)
最も歴史の長い手術法です。椎弓(背骨の屋根部分)を取り除いて神経の通り道を広げます。「除圧のゴールドスタンダード」として長く用いられてきました。
| メリット | デメリット / 注意点 |
| 広い範囲をしっかり除圧できる | 骨・靭帯を大きく削るため 背骨の安定性が低下するリスクがある |
| 技術が確立されており多くの外科医が習熟している | 背中の筋肉を広く剥がすため、 術後に腰痛が残ることがある |
| 複数の高さにも対応可能 |
片側進入両側除圧術(ULBD)
片側だけ小さく骨を開けて、そこから両側の神経を圧迫している部分を取り除く方法です。椎弓切除と同等の除圧効果がありながら、骨の削除量が少ないのが特徴です。
| ULBDの力学的なメリット |
| 棘突起(背骨の突起)や反対側の関節を残すことで、 背骨の「後方張力帯」という安定装置が保たれます。 長期的な安定性の維持に有利と考えられています。 |
PLIF(後方椎体間固定術)
背中側から神経をよけて椎間板を取り除き、ケージ(人工スペーサー)と骨を詰めて固定する方法です。1953年に確立された歴史ある手術で、融合率は90%以上と高い成績を示しています。
| メリット | デメリット / 注意点 |
| 除圧と固定を同時に達成できる | 神経を左右両方からよける必要があるため 神経損傷リスクが比較的高い |
| 融合率90%以上と高い成績 | 出血量が多い傾向がある |
TLIF(経椎間孔椎体間固定術)
PLIFの改良版で、現在、日本を含め世界中で最も広く行われている固定術の一つです。片側の椎間孔からアクセスするため、神経をよける量が少なく済みます。
| メリット | デメリット / 注意点 |
| PLIFと比較して合併症が 約50%少ないという報告がある | 片側アクセスのため左右均等な 除圧に技術が求められる |
| MIS-TLIFでは出血量が少なく 入院日数も短縮される | |
| 日常生活の改善度(ODI)でも 優れた結果が複数の研究で示されている |
ALIF(前方椎体間固定術)
お腹側からアプローチするユニークな手術です。背中の筋肉をまったく触らないため筋肉の損傷がなく、最も大きなケージを挿入できます。特に腰の一番下(L5-S1)に強く、融合率もすべての手法の中で最も高い傾向があります(95%以上)。
| メリット | デメリット / 注意点 |
| 背中の筋肉を傷つけない | 大血管のすぐそばを操作するため 血管損傷リスクがある |
| 最大サイズのケージで 椎間板の高さ・腰のカーブを回復しやすい | 男性では逆行性射精(2〜8%)の 合併症が報告されている |
| L5-S1(腰の一番下)に特に有効 | 血管外科医との協力が必要なことが多い |
XLIF / LLIF(側方椎体間固定術)
体の横から腰の筋肉(腰筋)を通り抜けて椎間板にアクセスする方法です。背中の構造をまったく壊さずに大きなケージを入れられ、側弯症などの変形矯正にも有用です。
注意すべき合併症
腰筋の中を通るため、腰の神経(腰神経叢)を傷つけるリスクが高いのが最大の課題です。
太ももの前面の痛みやしびれが12〜25%、運動障害が最大33.6%に生じるという報告もあります。また、腰の一番下(L5-S1)には骨盤があるため手術できません。
OLIF(斜位前方椎体間固定術)
XLIFの欠点を補う形で開発された方法です。大血管と腰筋の「隙間(斜め回廊)」からアクセスするため、腰筋を割らずに済み、神経損傷リスクが理論的に低いのが特徴です。
| メリット | デメリット / 注意点 |
| 背中の筋肉を傷つけない | L5-S1(腰の一番下)には対応しにくい |
| 出血量が少ない | 大血管・交感神経へのリスクがある |
| 入院日数が短い | 単独では後方固定を要することが多い |
UBE(二つ穴内視鏡手術)
1cm程度の穴を2つ開け、一方からカメラ、もう一方から手術器具を入れます。通常の内視鏡より視野が広く、従来の手術器具がそのまま使えるのが利点です。近年は固定術(UBE-LIF)まで行えるようになり、適応が拡大しています。
| メリット | デメリット / 注意点 |
| 出血量が最少 | 長期データがまだ少ない |
| 入院日数が短い | 固定術(UBE-LIF)は対応施設が限られる |
| 傷が極小 | 高度な不安定性や広範な変形矯正には不向き |
ひと目でわかる比較表
各手術法の主な特徴をまとめました。
| 手術法 | アプローチ | 傷の大きさ | 融合率 | L5-S1 | 特徴 |
| 椎弓切除術 | 後方 | 中〜大 | 除圧のみ | 〇 | 最も歴史が長い。 広範囲除圧に適する |
| ULBD | 後方 | 小〜中 | 除圧のみ | 〇 | 関節・靭帯を温存。 長期安定性に優れる |
| PLIF | 後方 | 中~大 | 90%以上 | 〇 | 固定と除圧を同時実現。 出血多め |
| TLIF(MIS) | 後方 | 小(MIS) | 90%以上 | 〇 | 世界標準。 合併症がPLIFより少ない |
| ALIF | 前方 | 中 | 95%以上 | 〇 | ケージ最大・融合率最高。 腰筋不要 |
| XLIF / LLIF | 側方 | 小〜中 | 90%以上 | ✕ | 変形矯正に有用。 神経損傷リスク注意 |
| OLIF | 斜め前方 | 小 | 90%以上 | △ | XLIFの改良版。 出血量が少ない |
| UBE | 後方内視鏡 | 極小 1cm×2 | 90%以上 | 〇 | 最先端・低侵襲。 関節温存率97%以上 |
※融合率は固定術を行った場合の値。〇=対応可、△=制限あり、✕=困難。
長期的な課題:「隣接椎間障害」とは?
固定術を行うと、固定した椎間は動かなくなるため、上下の椎間が余分に動いて代償します。これにより隣の椎間板や関節への負担が増し、年月とともに新たな狭窄やすべりが発生することがあります。これを「隣接椎間障害(ASD)」と呼びます。
コンピュータシミュレーション(有限要素解析)でわかったこと
- 固定した上下では椎間板内圧と可動域が増加する
- 固定する範囲が広いほどASDリスクが上昇する
- 腰のカーブ(矢状面アライメント)が崩れるとリスクがさらに増大する
- 大きなケージ(XLIF/OLIFタイプ)は骨への負担が分散されやすい
また、背骨の後ろ側にある棘突起・靭帯・関節(後方張力帯)を多く削る手術と、温存する手術では、長期的な安定性に差が出る可能性が指摘されています。UBEやULBD、側方アプローチはこの点で有利とされています。
どの手術が自分に合っている?
「ベストな手術法」は一つではありません。症状・骨の状態・すべりの程度などによって最適な選択は変わります。
- 不安定性がなく除圧だけで済む場合
UBE・ULBD・MEDなどの低侵襲除圧がファーストチョイス。筋肉や関節を温存し、早期回復が期待できます。
- すべり症で不安定性がある場合
TLIF(MIS-TLIF)が最もバランスの良い選択肢として広く用いられています。神経損傷リスクの低さと十分な固定力を兼ね備えます。
- L5-S1(腰の一番下)の高度変性の場合
ALIFが椎間板の高さと腰のカーブの回復に最も優れます。血管外科医との連携で安全性を高めます。
- 多椎間の変形矯正が必要な場合
OLIF・XLIFと後方固定を組み合わせたハイブリッド手法が有効です。
大切なこと
手術の選択は、狭窄の程度・すべりの程度・不安定性・骨の強さ(骨粗鬆症の有無)・全身状態・腰のカーブ(アライメント)など、さまざまな要素を総合的に判断して決まります。
主治医とよく相談し、ご自身の状態に最適な方法を選ぶことが最も重要です。
手術に不安がある方へ:切らない「ディスクシール治療」という選択肢
ここまで外科的手術の種類をご紹介しましたが、「できれば手術は避けたい」「全身麻酔が怖い」「手術後も症状が続いている」という方も多いのではないでしょうか。
野中腰痛クリニックでは、メスを使わない日帰り治療として「ディスクシール治療」を提供しています。
ディスクシール治療とは?
ディスクシール治療は、損傷した椎間板の線維輪(椎間板の外壁)をフィブリン(生体接着剤)で修復・封じることで、腰痛や坐骨神経痛の根本原因にアプローチする治療法です。外科手術とは異なり、骨や組織を切ることなく椎間板自体を修復するため、従来の手術では対処できなかった「椎間板の損傷」から治療することができます。
こんな方に向いています
- 脊柱管狭窄症・椎間板ヘルニア・すべり症の腰痛症状がある
- 椎間板が潰れている・狭くなっている
- 高齢で外科的手術のリスクが高い
- 脊椎固定術などの手術を避けたい
- 手術後も症状が続いている(FBSS)
ディスクシール治療の特徴
- 入院不要・日帰りで治療可能
- メス不使用・局所麻酔のみ
- 治療時間はおよそ15〜30分
- 脊椎固定術などの手術を避けたい
- 翌日から日常生活に復帰可能
- 8,000症例以上の治療成績
治療の流れ
- ①診断
MRI・レントゲンなどの画像検査と診察で、ディスクシール治療の適応かどうかを判断します。
- ②治療
局所麻酔後、レントゲン透視装置を使いながら細い針を椎間板まで挿入。フィブリンで損傷部位を修復・封じます。
- ③経過
治療後2時間ほどで歩いて帰宅できます。症状の改善は3〜6か月かけて現れます。
外科手術後も対応できます
外科的手術の後に「隣接椎間障害(ASD)」が発生した場合にも、損傷した椎間板に対してディスクシール治療を行い、症状の改善を図ることができます。「固定術後に別の場所が痛くなってきた」という方もお気軽にご相談ください。
まずはお気軽にご相談ください
野中腰痛クリニックでは、入院・メス不要のディスクシール治療を提供しています。外科手術を避けたい方・手術後も症状が続く方もぜひご相談ください。
出典・参考文献
[1]Weinstein JN, et al. Surgical versus nonsurgical therapy for lumbar spinal stenosis. N Engl J Med. 2008;358:794-810.
[2]Försth P, et al. A randomized, controlled trial of fusion surgery for lumbar spinal stenosis. N Engl J Med. 2016;374:1413-1423.
[3]Ghogawala Z, et al. Laminectomy plus fusion versus laminectomy alone for lumbar spondylolisthesis. N Engl J Med. 2016;374:1424-1434.
[4]Weinstein JN, et al. Surgical versus nonsurgical treatment for lumbar degenerative spondylolisthesis. N Engl J Med. 2007;356:2257-2270.
[5]Kreiner DS, et al. An evidence-based clinical guideline for the diagnosis and treatment of degenerative lumbar spinal stenosis. Spine J. 2013;13:734-743.
[6]Lurie J, Tomkins-Lane C. Management of lumbar spinal stenosis. BMJ. 2016;352:h6234.
[7]Mobbs RJ, et al. Lumbar interbody fusion: techniques, indications and comparison. J Spine Surg. 2015;1:2-18.
[8]Harms J, Jeszenszky D. The unilateral, transforaminal approach for PLIF. Oper Orthop Traumatol. 1998;10:90-102.
[9]Thomé C, et al. Outcome after less-invasive decompression: a randomized comparison. J Neurosurg Spine. 2005;3:129-141.
[10]Ko S, Oh T. Comparison of ULBD and conventional laminectomy. J Orthop Surg Res. 2019;14:252.
[11]Phan K, et al. ALIF versus TLIF — systematic review and meta-analysis. Br J Neurosurg. 2015;29:705-711.
[12]Ozgur BM, et al. Extreme lateral interbody fusion (XLIF). Spine J. 2006;6:435-443.
[13]Epstein NE. XLIF: Do the cons outweigh the pros? Surg Neurol Int. 2016;7:S692-S700.
[14]Pao JL, et al. UBE decompression for degenerative lumbar canal stenosis. J Spine Surg. 2020;6:438-446.
[15]Dong R, et al. UBE-LIF vs. PLIF for bilateral lumbar spinal stenosis. Front Surg. 2025;12:1533458.
[16]Lu T, Lu Y. Biomechanical comparison: PLF, TLIF, XLIF, OLIF (FEA). Asian Spine J. 2019;13:717-726.
[17]Wang Y, et al. Biomechanical evaluation of TLIF and OLIF on adjacent segment (FEA). World Neurosurg. 2019;126:e819-e824.
[18]Lee HJ, et al. Biomechanical evaluation of LLIF for ASD (FEA). World Neurosurg. 2023;174:e304-e313.
[19]Ebrahimkhani M, et al. Personalized poroelastic FE modelling of adjacent segments. Front Bioeng Biotechnol. 2023;11:1110752.
[20]Chen X, et al. Does OLIF promote adjacent degeneration? (FEA). J Orthop Surg Res. 2020;15:501.
[21]de Kunder SL, et al. TLIF versus PLIF: systematic review and meta-analysis. Spine J. 2017;17:1712-1721.
[22]Helgeson MD, et al. Update on the evidence for adjacent segment degeneration. Spine J. 2013;13:342-351.
注意:この記事は医学論文に基づく情報提供を目的としたものであり、医療行為や診断を行うものではありません。首の痛みやしびれなどの症状がある場合は、整形外科などの医療機関を受診してください。記載内容は2026年3月時点で入手可能な文献に基づいています。
関連するの疾患と症状
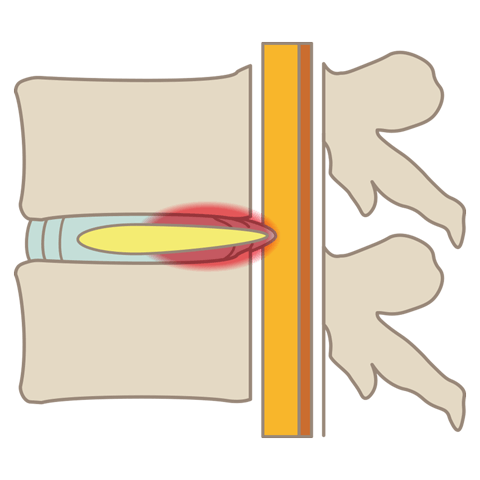
腰部脊柱管狭窄症
腰部脊柱管狭窄症とは、背骨にある神経の通り道「脊柱管」が狭くなる疾患です。腰痛や足の神経障害、歩行困難などの症状を引き起こします。
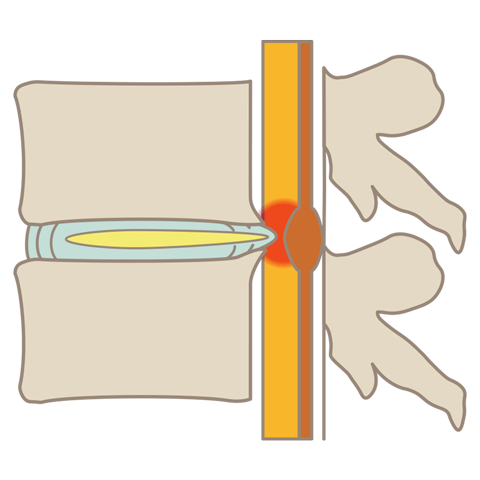
腰椎すべり症

腰椎すべり症とは、背骨が前方や後方にずれてしまう疾患です。腰痛や足の神経障害の他に間欠性跛行(かんけつせいはこう)の症状を引き起こします。
この記事の著者

東京院 院長山﨑 文平
2006年:川﨑医科大学卒業・医師免許取得・大阪警察病院勤務、2007年:大阪大学医学部付属病院勤務、2009年:大阪府立急性期・総合医療センター勤務、2011年:大阪大学医学部付属病院勤務、2013年:国立成育医療研究センター勤務、2015年:社会医療法人財団石心会川﨑幸病院勤務、2022年:慶応義塾大学医学部HTA公的分析研究室特任研究員、2023年:野中腰痛クリニック勤務・研修を経てライセンス獲得