はじめに
本記事は一般の方向けに、頸椎(首の骨)に起こる代表的な変性疾患について、病態・症状・治療の考え方をまとめたものです。診断や治療の最終判断は、診察・画像検査などを踏まえて主治医が行います。症状が強い、短期間で悪化している、歩きにくさや排尿・排便の異常がある場合は、早めに整形外科(脊椎専門)または脳神経外科を受診してください。
(本文中の出典番号は、末尾の「出典・参考文献」に対応します。)
この記事でわかること
- 頚椎の基本的な構造
- 主な疾患
- 検査方法
- 治療法の選択の種類や目的
- 日常生活でできる工夫
- 最新の椎間板治療
目次
頸椎変性疾患とは?
頸椎(けいつい)は頭を支えるだけでなく、脳からの指令を全身へ運ぶ「脊髄(せきずい)」と、そこから枝分かれして腕へ向かう「神経根(しんけいこん)」を守っている場所です。年齢とともに椎間板(骨と骨の間のクッション)がつぶれたり膨らんだりし、骨のふちに骨棘(こつきょく:骨のとげ)ができたり、靱帯が厚くなったりします。その結果、神経が圧迫・刺激されることで、首や肩の痛みだけでなく、腕の痛み・しびれ、手先の不器用さ、歩きにくさなどが起こります。[12]
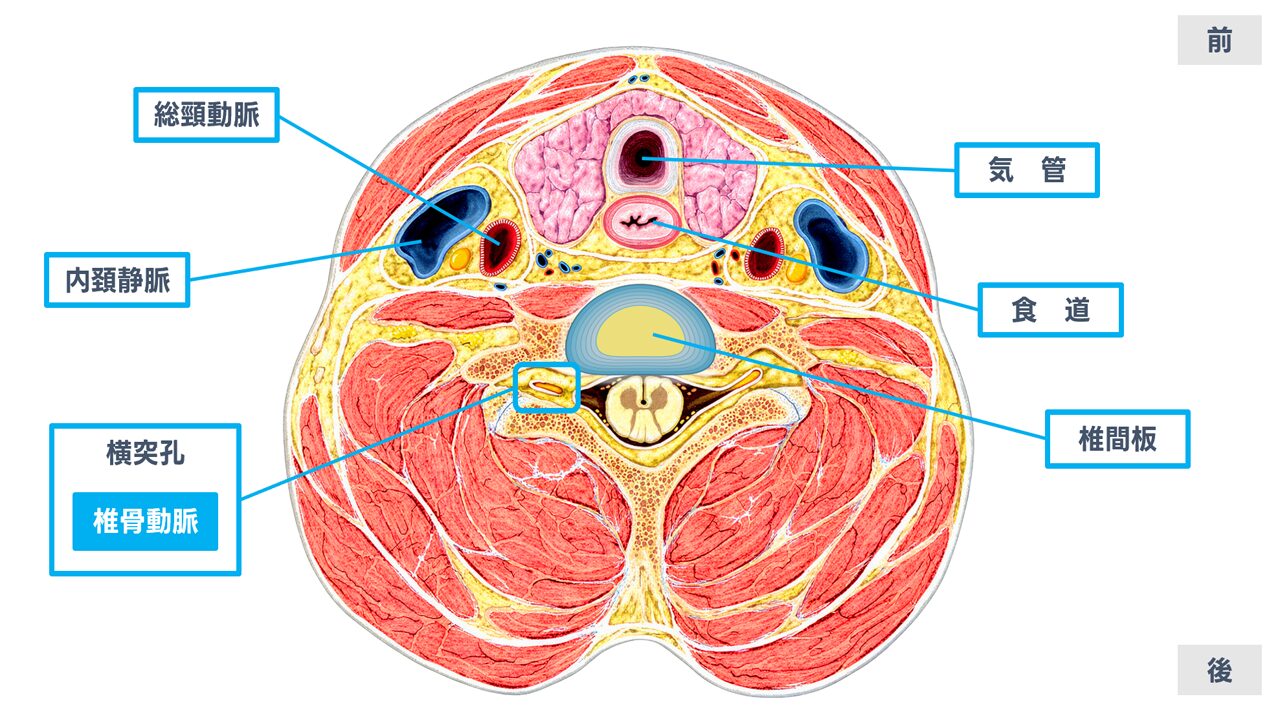
症状の出方は「神経根」か「脊髄」かで大きく変わる
頸椎の変性が原因でも、どこが圧迫されているかで症状の特徴が変わります。腕へ向かう神経根が障害されると「神経根症(しんけいこんしょう)」になり、肩から腕、手指へ走る痛みやしびれが目立ちます。一方、脊髄そのものが圧迫されると「脊髄症(せきずいしょう)」になり、手先の細かい動作がぎこちない、歩くと足がもつれる、転びやすいといった“手と足の機能”の問題が出やすくなります。[1][2]
この区別はとても重要で、神経根症は保存療法(手術以外)で改善することも多い一方、脊髄症は進行して後遺症を残すことがあるため、状態によっては手術を早めに検討します。[6][9]
代表的な頸椎変性疾患
頸椎椎間板ヘルニア
椎間板の一部が後方へ飛び出して神経根や脊髄を圧迫する病気です。比較的急に首・肩甲骨周囲・腕の痛みやしびれが出ることがあり、咳やくしゃみ、上向き動作で悪化する方もいます。ヘルニアが脊髄を強く圧迫すると、手の不器用さや歩行障害など脊髄症状が現れることもあります。[3]
頸椎症性神経根症
加齢変化により、骨棘や椎間板の変性が神経根を圧迫して起こる状態です。首から肩、腕、指先にかけての痛みやしびれが主で、片側に強く出ることが多いのが特徴です。首を反らす・振り向くなどの動きで症状が増強する場合があります。[2]
頸椎症性脊髄症
頸椎症(加齢に伴う骨・椎間板・靱帯などの変化)によって脊柱管(脊髄の通り道)が狭くなり、脊髄が慢性的に圧迫されて起こる病気です。代表的な症状は、手先の不器用さ(箸が使いにくい、ボタンが留めにくい、字が書きづらい)や、歩行のふらつき(足がもつれる、転びやすい、階段が怖い)です。進行すると手足のつっぱり感、感覚の鈍さ、排尿のトラブルが関与することもあります。[1]
後縦靱帯骨化症(OPLL)など
後縦靱帯骨化症(OPLL)は、脊柱管の前方にある靱帯が骨のように硬くなることで脊髄を圧迫し、脊髄症状を起こす病気です。手足のしびれや不器用さ、歩行障害などがみられ、転倒など軽い外傷をきっかけに症状が急に悪化することがあります。[4][5]
どんな症状が出たら要注意?(受診の目安)
首や肩の痛み、腕のしびれだけでもつらいものですが、次のような症状がある場合は「脊髄症」を疑う必要があり、早めの受診が勧められます。たとえば、手先が急に不器用になった、歩くと足がもつれる・つまずく、転びやすくなった、階段で手すりが必要になった、尿が出にくい/間に合わないなどの変化がある場合です。[1][5]
また、痛みよりも『力が入らない』が目立つ、短期間で筋力低下が進む、症状が急激に悪化する場合も受診を急いでください。頸椎の病気以外(脳血管障害など)でも似た症状が出ることがあるため、迷うときは医療機関に相談するのが安全です。[6]

検査と診断:何を調べるの?
診断は、症状の経過や生活で困っていることを丁寧に伺い(問診)、筋力・感覚・腱反射、手指の巧緻運動、歩行などを確認する神経学的診察を組み合わせて行います。頸椎症性脊髄症は、診察所見が診断と重症度評価に重要です。[1]
画像検査としては、レントゲンで骨配列や変形、すべりの有無を確認し、MRIで椎間板や脊髄・神経の圧迫の程度を評価します。骨棘や骨化の評価が必要なときはCTが役立ちます。どの検査が必要かは症状と診察所見で決まります。[6]
治療:保存療法・低侵襲治療・手術
治療は大きく分けて、保存療法(手術以外)、注射などの低侵襲治療、手術療法があります。どれを選ぶかは、症状のタイプ(神経根症か脊髄症か)、重症度、経過(改善傾向か悪化傾向か)、画像所見、生活背景を総合して判断します。[6][9]
保存療法(まず行うことが多い)
腕の痛みが中心の神経根症では、薬物療法、生活動作の調整、リハビリテーションで改善することが少なくありません。米国整形外科学会(AAOS)の患者向け解説でも、頸椎神経根症の多くは手術を必要とせず、保存療法で改善することが多いとされています。[6]
薬は炎症や痛みを抑える消炎鎮痛薬(NSAIDs)などが基本になり、症状や体質に応じて神経障害性疼痛に用いる薬が選択されることがあります。リハビリでは、痛みの状態に合わせて姿勢の調整、肩甲帯や体幹の機能改善、可動域や筋力のバランス調整などを行い、首への負担を減らしていきます。頸椎カラー(装具)は短期間で痛みが落ち着く助けになることがありますが、長期の固定は筋力低下につながることがあるため、使用目的と期間を医師と確認することが大切です。[3][6]
低侵襲治療(注射・ブロックなど)
痛みが強く、日常生活や睡眠が保てない場合には、神経の炎症を抑えて症状を軽くする目的で注射治療が検討されます。代表的には、神経根の近くに薬剤を届ける選択的神経根ブロック、硬膜外ステロイド注射、椎間関節内注射などがあります。[6]
ただし注射は、骨棘やヘルニアそのものを取り除く治療ではありません。痛みを和らげ、回復に必要な時間を稼いだり、リハビリを進めやすくしたりする位置づけです。また、頸部は重要な神経・血管が近い部位ですので、適応(出血しやすい薬の内服の有無、感染、糖尿病など)を含め、経験のある医療機関で安全に行うことが重要です。[6][3]
手術療法(目的は『神経の圧迫を取り、悪化を止める』こと)
手術を検討する代表的な状況は、保存療法でも痛みが強く生活が成り立たない場合、筋力低下が進行する場合、そして脊髄症で日常生活に支障があり進行が疑われる場合です。国際的な診療ガイドライン(AO Spine/CSRS)では、変性頸髄症(頸椎症性脊髄症やOPLLなどを含む)について、中等症・重症には手術を推奨し、軽症でも手術または専門家管理下の構造化リハビリを提案しています。保存的に経過を見る場合でも、悪化したり改善が乏しかったりする場合は手術を検討する、という枠組みが示されています。[9]
頸椎の手術は、圧迫の場所(前方か後方か)、病変の範囲(1椎間か多椎間か)、頸椎の並び(前弯が保たれているか)、不安定性の有無などで術式が変わります。一般に、前方からヘルニアや骨棘を取り除いて固定する前方除圧固定術(ACDF)、条件が合えば動きを温存する人工椎間板置換術、後方から神経根の出口を広げる後方椎間孔拡大術(固定を伴わないこともある)、脊髄症に対して通り道を広げる椎弓形成術、必要に応じて椎弓切除と固定を組み合わせる方法などが説明されています。[7][8]
脊髄症では、痛みよりも『手の使いにくさ』『歩きにくさ』が主症状になることが多く、手術の目的は神経の回復を助けることと同時に、進行を止めて将来の生活機能を守ることにあります。しびれは回復に時間がかかることがあり、改善の程度には個人差がある点も理解しておくと安心です。[1][9]
日常生活でできる工夫(再発・悪化を減らすために)
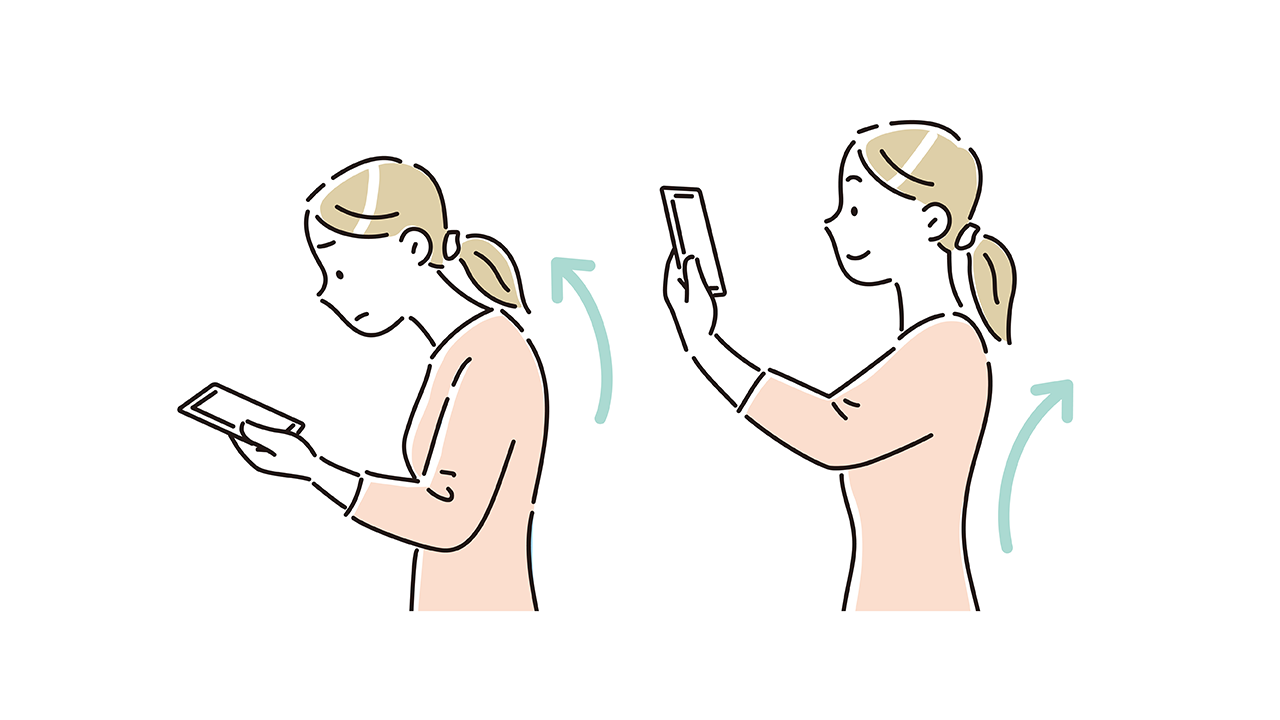
頸椎の変性そのものを完全に元へ戻すことはできませんが、首にかかる負担を減らすことで症状の再燃を減らせる可能性があります。長時間のうつむき姿勢(スマートフォンやノートPCの見下ろし)を避け、画面の高さを上げる、こまめに休憩して姿勢を変える、枕の高さを見直す、といった調整は多くの方で有用です。[12]
運動は『痛みのない範囲で、続けられる形』が基本です。急に強いストレッチや矯正を行うと悪化することがあるため、特に脊髄症が疑われる方は自己流の強いマニピュレーションを避け、医療者の指導のもとで行ってください。[1]
まとめ
頸椎変性疾患は、加齢などによる椎間板・骨・靱帯の変化で神経が圧迫され、首の痛みだけでなく腕の痛み・しびれ、手の不器用さ、歩きにくさなどを引き起こします。腕の痛みが中心の神経根症は保存療法で改善することも多い一方、頸椎症性脊髄症やOPLLによる脊髄症は進行することがあるため、早めの評価が重要です。症状のタイプと重症度に応じて、保存療法、注射などの低侵襲治療、手術を段階的に検討します。[1][6][9]
出典・参考文献
[1] 日本整形外科学会(JOA).「頚椎症性脊髄症」.(閲覧日:2026年1月30日)
[2] 日本整形外科学会(JOA).「頚椎症性神経根症」.(閲覧日:2026年1月30日)
[3] 日本整形外科学会(JOA).「整形外科シリーズ 頚椎椎間板ヘルニア(患者向け)」.(閲覧日:2026年1月30日)
[4] 日本整形外科学会(JOA).「後縦靱帯骨化症(OPLL)」.(閲覧日:2026年1月30日)
[5] 難病情報センター.「後縦靱帯骨化症」.(閲覧日:2026年1月30日)
[6]American Academy of Orthopaedic Surgeons (AAOS). “Cervical Radiculopathy (Pinched Nerve).”(閲覧日:2026年1月30日)
[7]AAOS OrthoInfo. “Cervical Radiculopathy: Surgical Treatment Options.”(閲覧日:2026年1月30日)
[8]AAOS OrthoInfo. “Cervical Spondylotic Myelopathy: Surgical Treatment Options.”(閲覧日:2026年1月30日)
[9]Fehlings MG, et al. “A Clinical Practice Guideline for the Management of Patients with Degenerative Cervical Myelopathy.” Global Spine Journal. 2017. (PMC)(閲覧日:2026年1月30日)
[10]North American Spine Society (NASS). “Evidence-Based Clinical Guidelines for Multidisciplinary Spine Care: Cervical Radiculopathy from Degenerative Disorders.”(閲覧日:2026年1月30日)
[11] Minds ガイドラインライブラリ.「頚椎症性脊髄症診療ガイドライン2020(改訂第3版)」.(閲覧日:2026年1月30日)
[12]日本整形外科学会(JOA).「整形外科シリーズ12 頚椎症(患者向け)」.(閲覧日:2026年1月30日)
関連するの疾患と症状
この記事の著者

東京院 院長山﨑 文平
2006年:川﨑医科大学卒業・医師免許取得・大阪警察病院勤務、2007年:大阪大学医学部付属病院勤務、2009年:大阪府立急性期・総合医療センター勤務、2011年:大阪大学医学部付属病院勤務、2013年:国立成育医療研究センター勤務、2015年:社会医療法人財団石心会川﨑幸病院勤務、2022年:慶応義塾大学医学部HTA公的分析研究室特任研究員、2023年:野中腰痛クリニック勤務・研修を経てライセンス獲得